Hoe denken zorgverleners, zorgverzekeraars, handhavers, gemeenten en beleidsmakers over fraude en (on)rechtmatige zorg? Dat blijkt tijdens een discussie aan de hand van vijf stellingen. Benieuwd naar de uitkomsten? Klik op een van de stellingen.

1. Vertrouwen is goed, maar controle is beter
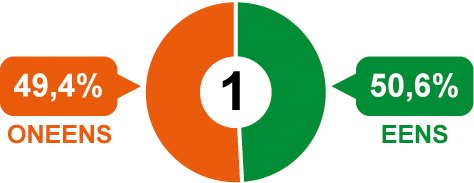
Waar de zaal het voor het merendeel mee eens is, is dat de meeste mensen gewoon te vertrouwen zijn. Opgemerkt wordt dat "het probleem is dat je nu iedereen gaat controleren terwijl je maar een paar rotte appels hebt. Pak die rotte appels gerichter aan, en laat de ‘goede’ zorgverleners en zorgvragers vooral met rust.” Men merkt op: "Pas waar het bewust gedaan wordt, is controle echt nodig. Excessen moet je keihard aanpakken. Vertrouwen moet je verdienen. En als je dat vertrouwen beschaamt, ga je dat voelen.”
Men erkent dat er de laatste tijd veel geïnvesteerd is in controle. Maar er wordt gesteld: “Controle is niet beter dan vertrouwen. De controle moet vooral beter. Gerichter. Nog te vaak glippen er mensen door de mazen van het wet. Die mazen moeten we dichten zonder de hele structuur dicht te timmeren. Een instelling kan bijvoorbeeld de controle prima zelf doen.” Bij een van de tafels wordt de kanttekening gemaakt dat je bij grote instellingen iets aan de cultuur kunt doen, maar dat een stuk ingewikkelder ligt bij kleine organisaties.
Waar veel mensen het mee eens zijn, is dat je moet samenwerken. "Omdat de regelgeving in de zorg zo open is, heb je er vaak niet voldoende grip op. Dat betekent dat toezicht, opsporing en bijvoorbeeld zorgkantoren moeten samenwerken." Als aanvulling hierop: “Het begint met bewustwording, hoe controleren we elkaar? Hoe zorgen we dat we zelf rechtmatig handelen? Want hebben we niet allemaal een eigen verantwoordelijkheid?”
Kortom, het is zoeken naar een balans tussen controle en vertrouwen; een spannend evenwichtsspel.
2. Patiënten en cliënten hebben ook een verantwoordelijkheid bij de bestrijding van fraude. Wij mogen hen vragen om alert te zijn.
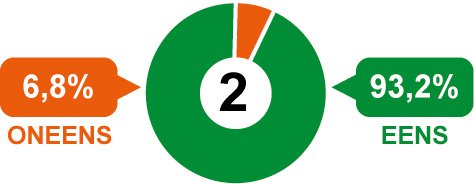
Ja, we mogen patiënten vragen om alert te zijn. Dat is gezien het percentage dat ‘eens’ stemt, wel heel duidelijk. "Als iemand een tandartsrekening krijgt voor het trekken van twee kiezen, maar hij heeft al zijn kiezen nog, dan moeten er bij hem wat alarmbellen gaan rinkelen." Iemand anders aan tafel maakt een nuancering: "Je kunt niet van iedereen vragen om de ingewikkelde DBC-systematiek te doorgronden, daar moet je echt expert voor zijn. Dus wat mag je verwachten van patiënten bij het controleren van die rekeningen?"
Enkele deelnemers aan de discussietafel hebben zelf te maken gehad met fraude en onrechtmatigheid. Zoals het voorbeeld van de tandarts die zwart wilde afrekenen. Of de patiënt die ’s avonds laat door het ziekenhuis naar huis werd gestuurd en toch een rekening voor de overnachting gepresenteerd kreeg. Hoewel deze mensen expert zijn en dagelijks strijden tegen fraude, stelden zij de zorgverzekeraar of handhaver niet op de hoogte van de misstanden. “De band tussen zorgverlener en verzekerde is kennelijk beter dan die tussen verzekerde en zorgverzekeraar," merkt iemand op.
Sommige zorgaanbieders zeggen het zelfs fijn te vinden als de patiënt de rekeningen tegen het licht houdt. “Wij maken ook fouten, niets menselijks is ons vreemd.” Alertheid van patiënten zou ook vergroot worden als de behandelaar bij de intake inzicht geeft in welke kosten de patiënt kan verwachten en welke kosten daarvan vergoed worden door de verzekering. “Dit zou veel vragen en onduidelijkheden wegnemen.” Waarna direct wordt opgemerkt: “Als de wachtkamer vol zit komt dat gesprek over de kosten al snel in de verdrukking. Verplichting of niet.”
3. Zorgaanbieders worden te snel weggezet als fraudeurs.

"Geen woord dat in de zorg zo snel tot emoties leidt als het woord fraude. Toch wordt het te pas en te onpas gebruikt, met alle gevolgen van dien. Het zijn met name politici, media en verzekeraars die op hun woorden moeten letten", zeggen de deelnemers aan het debat. “Een fout is nog geen fraude,"citeert een van de deelnemers minister Schippers. "En veel fouten worden gemaakt omdat de regelgeving zo complex is," vervolgt zij. "Om te komen tot goede samenwerking bij een aanpak van onrechtmatige zorg is het zinvol om de term ‘fraude’ te mijden, het vertroebelt de discussie.” Tegelijkertijd stellen de deelnemers dat er over bewuste fraude wel eens iets te makkelijk wordt gedaan.
Een van de tafels met verzekeraars, zorgaanbieders, beleidsmakers en handhavers stelt dat wel de grote meerderheid van de hulpverleners, en misschien nog wel meer, het gewoon goed wil doen. “Die zijn niet uit op eigen gewin of fraude. De kunst is om die drie procent ‘rotte appels’ hard aan te pakken. Desnoods met ‘naming and shaming’. Want op dit moment lijden de ‘goeden’ onder de ‘slechten’. Vooral de uitzonderingen en excessen komen in de krant. En dan gaat het ook meteen over veel geld. In dat spel worden zorgaanbieders te snel weggezet worden als fraudeurs. De media spelen hier een belangrijke rol in.”
Tegelijkertijd stellen de deelnemers aan de discussie dat de zorgaanbieders zelf ook verantwoordelijk zijn voor het beeld van de sector. Een toezichthouder: “Ik weet dat administratie geen core-business is van zorgaanbieders. Maar als het om financiën gaat, moeten de cultuur en het gedrag binnen die sector echt beter.”
4. Onduidelijkheid in wet- en regelgeving wordt te makkelijk als excuus voor fouten en fraude gebruikt.

Een van de deelnemers: "De wetgeving is over het algemeen duidelijk, maar deze blijkt op meerdere manieren te interpreteren. En dat maakt het ingewikkeld." Iemand anders vult aan: "Hierdoor is er te veel ruimte voor interpretatie. Er is natuurlijk nooit een excuus voor fraude, maar het is bijna onmogelijk om alles goed uitgelegd te krijgen. Dat geldt zowel voor professionals als voor zorgvragers."
Uit de vele reacties blijkt dat een groot deel van de zaal beaamt dat regels op diverse wijzen te interpreteren zijn. “Let wel, zorgaanbieders, zorgverzekeraars en de NZa zijn zelf vaak niet eens goed op de hoogte. Dat is geen excuus, dat is gewoon de werkelijkheid.” Iemand anders stelt dat een fout makkelijk is gemaakt. “De ervaring leert dat zorgaanbieders zich hier niet achter verschuilen, het is echt zo dat de meesten problemen willen voorkomen en hun best doen.”
Wat kan in de toekomst helpen? “We moeten onduidelijkheden wegnemen aan de voorkant. Het is belangrijk dat er meer eenduidigheid is.” Dus? “We moeten het gesprek vooraf met elkaar voeren. Als er veel onduidelijkheden in wet- en regelgeving zitten, kun je wachten op misbruik.” Hierbij wordt door sommigen de kanttekening geplaatst of het echt om onduidelijkheid gaat of meer om onbekendheid. Men denkt dat het eerder een kwestie is van complexiteit. “En complexiteit werkt fraude in de hand. De norm moet helder zijn. Alleen dan kun je goed controleren en handhaven. En werk vooral ook samen bij de ontwikkeling van regelgeving. Samen moeten we de handschoen oppakken.”
5. Ons verschil in perspectief, aanpak en taal maakt goede samenwerking onmogelijk.
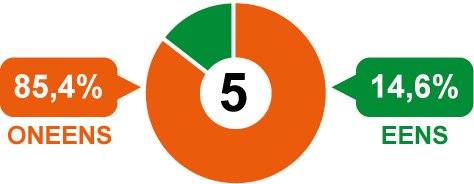
Er zijn veel verschillende partijen betrokken bij de aanpak van onrechtmatige zorg, zegt dagvoorzitter Lennart Booij. "Dat komt om te beginnen door de diverse zorgwetten waar we mee te maken hebben; de Wlz, Zvw, Wmo 2015 en de Jeugdwet. Daarnaast zijn er grote verschillen tussen bijvoorbeeld de medisch specialistische zorg en de GGZ. En handhavers hebben weer een ander perspectief en een ander belang dan zorgaanbieders en zorgverzekeraars."
Toch zijn er lichtpunten, blijkt aan de discussietafel. "De aanpak van onrechtmatigheid is weliswaar nog gefragmenteerd, maar er wordt wel degelijk geïnvesteerd in samenwerking," stelt een deelnemer aan het gesprek. "Zo organiseert de taskforce Integriteit Zorg later dit jaar een ‘heisessie’ voor de handhavers. De NZa, Belastingdienst, Fiod, CIZ en het Openbaar Ministerie sturen hier vertegenwoordigers naartoe. We verwachten zeker dat ze meer begrip voor elkaar zullen krijgen.”
"Het vertrouwen in goede samenwerking vloeit voort uit een gezamenlijk doel," aldus een andere deelnemer aan het debat. “Ons doel is goede, betaalbare zorg voor iedereen. Dat verbindt ons. Worden de kosten voor de zorg te hoog, dan brokkelt de solidariteit af.”
Een vertegenwoordiger van een zorgverzekeraar denkt dat één groep echt moeite heeft met de taal die beleidsmakers bezigen: de zorgverlener zelf. “Wij zijn specialisten. Veelal juridisch geschoold. En we werken aan ongeveer hetzelfde doel. Maar je kunt je afvragen in hoeverre onze taal en ideeën over rechtmatige zorg aansluiten bij de praktijk van de huisarts of de fysiotherapeut. Die zijn bezig met heel andere zaken dan administratie. En terecht. Om die groep te bereiken zullen we uit een ander vaatje moeten tappen. En juist daar valt een slag te maken."
4